Pengertian
ASD adalah penyakit jantung bawaan
berupa lubang (defek) pada septum interatrial (sekat antar
serambi) yang terjadi karena
kegagalan fusi septum interatrial semasa janin.
(Jurnal Kardiologi Indonesia, 2007)
Defek Septum Atrium (ASD) adalah
setiap lubang pada sekat atrium yang menyebabkan
hubungan antara atrium kanan dan
atrium kiri.
(Samik Wahab, 2009)
Etiologi
Penyebabnya belum dapat diketahui secara pasti, tetapi
ada beberapa faktor yang diduga
mempunyai pengaruh pada peningkatan angka kejadian
ASD.
Faktor-faktor
tersebut diantaranya yaitu:
1). Faktor Prenatal.
a. Ibu
menderita infeksi Rubella
b. Ibu alkoholisme
c. Umur ibu lebih dari 40 tahun
d. Ibu menderita
diabetes melitus
e. Ibu meminum obat-obatan penenang atau jamu
2). Faktor genetic
a. Anak yang lahir sebelumnya menderita PJB
b. Ayah
atau ibu menderita PJB
c. Kelainan
kromosom misalnya Sindroma Down
d. Lahir dengan kelainan bawaan lain. (Buku Ajar Keperawatan Kardiovaskular Pusat
Jantung Dan Pembuluh Darah Nasional Harapan
Kita, 2001)
2.3
Klasifikasi ASD
Berdasarkan lokasi lubang, diklasifikasikan dalam 5
tipe, yaitu :
1). Ostium Primum (ASD 1)
Kerusakan terjadi
pada bagian bawah septum atrial. Biasanya disertai dengan berbagai
kelainan
seperti katup atrioventrikular dan septum ventrikel bagian atas. Kerusakan
primum
jarang terjadi dan tidak menutup dengan sendiri nya.
2). Ostium Secundum (ASD 2)
Merupakan tipe ASD yang tersering, kerusakan yang
terjadi terletak pada bagian tengah septum atrial dan
fossa ovalis. Sekitar 8 dari 10 bayi lahir
dengan ASD ostium sekundum. Sekitar setengah nya ASD menutup
dengan sendiri nya. Keadaan ini jarang terjadi
pada kelainan yang besar. Tipe kerusakan ini perlu dibedakan
dengan patent foramen ovale. Foramen
ovale normal nya akan menutup segera setelah kelahiran, namun
pada beberapa orang hal ini tidak terjadi hal ini
disebut paten foramen ovale. ASD merupakan defisiensi
septum atrial yang sejati.
3). Sinus
Venosus Defek
Kerusakan
terjadi pada bagian atas septum atrial, di dekat vena besar (vena cava
superior)
membawa darah miskin oksigen ke atrium kanan. Sering
disertai dengan kelainan aliran
balik vena pulmonal, dimana vena pulmonal
dapat berhubungan dengan vena cava superior
maupun atirum kanan.
4). Sinus Venosus Defek Tipe Vena Kava Inferior
Lokasi
defek di bawah foramen ovale dan bergabung dengan dasar vena kava inferior.
5). Sinus Koronarius Defek
Defek
terletak pada muara dari sinus koronarius yang akan menyebabkan terjadinya
hubungan
antara dinding atrium dimana pada keadaan normal seharusnya terpisah antara
sinus
koronarius dengan atrium kiri. Tipe ini biasanya disertai dengan adanya aliran
pada
bagian kiri
vena kava superior ke bagian atap atrium kiri.
Klasifikasi ASD
Embriologi
Embriologi
Jantung terdiri atas 4 tahapan:
1). Tubing : Yaitu tahapan ketika bakal jantung masih
merupakan suatu tabung sederhana
dimulai pada awal minggu ke 3 atau hari ke 18 kehamilan.
2). Looping:
Perputaran bagian-bagian bakal jantung dan arteri besar, dimulai pada
akhir
minggu ke 3 sampai ke 4 usia kehamilan
3). Septasi : Terjadi proses pembentukan dan penyekatan
ruang-ruang jantung serta pemisahan
antara aorta dan arteri pulmonalis, terjadi pada minggu ke 5 sampai ke 8.
4). Migrasi : Pergeseran
bagian-bagian jantung sebelum mencapai bentuk akhir
Pada minggu ke- 4 perkembangan janin, suatu rigi
berbentuk bulan sabit terbentuk dari atap atrium komunis ke dalam lumen. Rigi
ini merupakan bagian pertama dari septum primum. Lubang diantara tepi bawah
septum primum dan bantalan endokardium adalah ostium primum (Gambar 11.14 A dan
B). Pada perkembangan selanjutnya perluasan bantal-bantal endokardium superior
dan inferior tumbuh di sepanjang tepi septum primum, yang kemudian
berangsur-angsur menutup ostium primum (Gambar 11.14 C dan D). Akan tetapi,
sebelum terjadi penutupan secara sempurna, kematian sel menghasilkan
lubang-lubang pada septum primum yang apabila lubang-lubang ini bergabung
menjadi satu terbentuklah ostium sekundum. Dengan demikian tetap terjadi aliran
darah yang bebas dari atrium primitif kanan ke kiri. Ketika lumen atrium kanan
meluas akibat menyatunya kornu sinus, timbulah suatu lipatan baru berbentuk
bulan sabit. Lipatan baru ini dinamakan septum sekundum (Gambar 11.14 C dan D),
yang tidak pernah membentuk sekat pemisah yang sempurna di dalam rongga atrium
(Gambar 11.14 G). Septum sekundum ini akan meluas ke bawah menuju ke arah sekat
atrioventrikular yang kemudian akan menutupi ostium sekundum. Lubang yang
ditinggalkan oleh septum sekundum disebut foramen ovale. Jika bagian atas
septum primum berangsur-angsur menghilang, bagian yang tertinggal menjadi katub
foramen ovale. Jalan di antara kedua rongga atrium terdiri atas sebuah celah
memanjang yang miring, dan darah dari atrium kanan mengalir ke atrium kiri
melalui celah ini. Setelah lahir, peredaran paru mulai bekerja dan tekanan paru
mengalami penurunan sedangkan tekanan pada atrium kiri mengalami peningkatan
yang menyebabkan katub foramen ovale tertekan ke septum sekundum, dengan
demikian menutup foramne ovale dan menyekat atrium kanan dan kiri.
Phatogenesis
Pemisahan atrium kanan dan atrium kiri kira-kira
terjadi pada minggu ke enam kehamilan. Akan terbentuk septum primum dan septum
sekundum. Bila kegagalan terjadi pada fase septasi yaitu pertumbuhan septum primum maka akan terjadi
defek septum atrium primum (disebut dengan ASD I) dan bila kegagalan terjadi pada
pertumbuhan septum sekundum akan terjadi defek septum atrium sekundum (dinamakan dengan ASD 2).
Defek sinus venosus biasanya terletak pada muara vena cava superior. Defek ini
hampir selalu disertai dengan tidak normal nya vena pulmonalis kanan. Defek
sinus koronarius terletak pada muara dari sinus koronarius yang akan
menyebabkan terjadi nya hubungan antara dinding atrium dimana pada keadaan
normal seharus nya terpisah antara sinus koronarius dengan atrium kiri. Tipe
ini biasa nya disertai dengan adanya aliran pada bagian kiri vena kava superior
ke bagian atap atrium kiri. Menentukan tipe kelainan ASD ini sangat penting, karena
berkaitan dengan penatalaksanaan medis untuk memperbaiki kelainan ini apakah
diperlukan tindakan bedah atau intervensi non bedah.
Patofisiologi
Adanya defek menyebabkan sejumlah darah yang
teroksigenisasi (dari vena pulmonal) mengalir dari atrium kiri ke atrium kanan,
menambah jumlah darah yang masuk ke
atrium kanan (venous return). Aliran darah ini tidak deras karena perbedaan
tekanan pada atrium kiri dan kanan tidak begitu besar (tekanan pada atrium kiri
9-12 mmHg sedangkan pada atrium kanan 8 mmHg). Total darah tersebut kemudian
dipompa oleh ventrikel kanan ke paru. Adanya aliran darah yang abnormal tersebut
menyebabkan penambahan beban pada ventrikel kanan, arteri pulmonalis, kapiler
paru-paru dan atrium kiri. Bila shunt besar, volume darah yang melalui arteri
pulmonalis dapat 3-5 kali lebih banyak dari darah yang melalui aorta. Dengan
bertambahnya volume aliran darah pada ventrikel kanan dan arteri pulmonalis,
maka tekanan nya pun bertambah sehingga tahanan katup arteri pulmonalis naik,
hal ini menyebabkan perbedaan tekanan sekitar 15-25 mmHg yang akhirnya
menimbulkan bising sisitolik pada saat auskultasi. Karena adanya penambahan
beban yang terus menerus pada arteri pulmonal, maka tahanan arteri pulmonal pun
meningkat sehingga mengakibatkan terjadinya kenaikan tekanan ventrikel kanan
yang permanen. Dengan adanya hal tersebut arah shunt pun bisa berubah menjadi
dari kanan ke kiri sehingga sirkulasi darah sistemik rendah oksigen hal ini
disebut dengan sindrom Eisen Menger akibat nya dapat terjadi hipoksemia dan
sianosis.
Patoflow
6 Manifestasi
Klinis
Penderita ASD sebagian besar
menunjukkan gejala klinis sebagai berikut :
1). Detak jantung berdebar-debar (palpitasi)
2). Tidak memiliki nafsu makan yang baik
3). Sering mengalami infeksi saluran pernafasan
4). Berat badan yang sulit bertambah
Gejala lain yang menyertai keadaan ini adalah :
1). Sianosis pada kulit di sekitar mulut atau bibir dan
lidah (hal ini terjadi biasanya bila
sudah terdapat sindrom eisen menger)
2). Cepat lelah dan berkurangnya tingkat aktivitas
3). Demam yang tak dapat dijelaskan penyebabnya
4). Respon tehadap nyeri atau rasa sakit yang meningkat
7 Komplikasi
1). Gagal
Jantung
2). Penyakit
pembuluh darah paru
3). Endokarditis
4). Aritmia
5).
Gagal Tumbuh Kembang
Pemeriksaan Penunjang
Pemeriksaan
diagnostik yang sering dilakukan pada penderita ASD adalah :
1). Foto
toraks
Pada
defek ASD yang kecil gambaran pada foto thorax masih dalam batas normal
Pada
penderita ASD dengan pirau yang bermakna, foto toraks menunjukkan atrium
kanan
dan ventrikel kanan yang membesar dan dengan konus / batang arteri pulmonalis
yang
menonjol sehingga pada hilus sering tampak denyutan ( pada fluoroskopi) yang
disebut
sebagai hilam dance. Jantung membesar serta vaskularisai paru yang bertambah
yang
di sesuaikan dengan besarnya pirau.
2).
Elektrokardiografi
Menunjukkan aksis ke kanan akibat
defek ostium primum, blok bundle kanan,
hipertrofi ventrikel kanan, interval
PR memanjang, aksis gelombang P abnormal.
3).
Echokardiografi
§ Dengan
mengunakan Echokardiografi Trans Torakal (TTE) dan Doppler berwarna
dapat ditentukan lokasi defek septum,
arah pirau, ukuran atrium dan ventrikel kanan
keterlibatan katub mitral misalnya
proplaps yang memang sering terjadi pada ASD.
§ Echokardiografi
Trans Esofageal (TEE) dapat dilakukan pengukuran besar defek
secara presisi sehingga dapat
membantu dalam tindakan penutupan ASD perkutan,
juga kelainan yang menyertai.
4).
Katerisasi jantung
Pemeriksaan ini digunakan untuk :
· Melihat adanya peningkatan saturasi
oksigen di atrium kanan
· Mengukur rasio besarnya aliran
pulmonal dan sistemik
· Menetapkan tekanan dan resistensi
arteri pulmonal
· Evaluasi anomaly aliran vena
pulmonalis
Penatalaksanaan
1
Pembedahan
Untuk tujuan praktis, penderita dengan defek sekat
atrium dirujuk ke ahli bedah untuk penutupan bila diagnosis pasti. Pembedahan
jantung yang didasarkan pada ukuran shunt yaitu
menempatkan lebih pada kepercayaan terhadap data dari
pada alasan yang diberikan. Dengan
terbuktinya defek sekat atrium dengan shunt dari kiri
ke kanan pada anak yang umurnya lebih
dari 3 tahun, penutupan adalah beralasan. Agar
terdeteksi, shunt dari kiri ke kanan harus memungkinkan rasio QP / QS
sekurang-kurangnya 1,5 : 1 karenanya dengan
mencatat adanya shunt merupakan bukti cukup untuk maju terus. Dalam tahun
pertama atau kedua, ada beberapa
manfaat menunda sampai pasti bahwa defek tidak akan
menutup secara spontan. Sesudah umur
3 tahun, penundaan lebih lanjut jarang dibenarkan.
Indikasi utama untuk penutupan defek sekat
atrium adalah mencegah penyakit vascular pulmonal obstruktif.
Pencegahan masalah irama di
kemudian hari dan terjadinya gagal jantung kongestif
nantinya mungkin jadi dipertimbangkan,
tetapi sebenarnya defek dapat ditutup. Sekarang resiko
pembedahan jantung untuk defek sekat atrium varietas sekundum benar-benar nol. Kemungkinan
penutupan tidak sempurna pada pembedahan jarang. Komplikasi kemudian sesudah pembedahan
jarang dan terutama adalah masalah dengan irama atrium. Berlawanan dengan pengalaman
ini adalah masalah obstruksi vaskular pulmonal yang sangat mematikan pada 5–10
persen penderita, yang menderita penyakit ini. Penyakit vaskular pulmonal
obstruktif hampir selalu mematikan dalam beberapa tahun dan dengan sendirinya cukup
alasan untuk mempertimbangkan perbaikan bedah semua defek sekat atrium. Sampai
5 tahun yang lalu, semua ASD hanya dapat ditangani dengan operasi bedah jantung
terbuka. Operasi penutupan ASD baik dengan jahitan langsung ataupun menggunakan
patch sudah dilakukan lebih dari 40 tahun, pertama kali dilakukan tahun 1953
oleh dr.Gibbson di Amerika Serikat, menyusul ditemukannya mesin bantu pompa
jantung-paru (cardio-pulmonary bypass) setahun sebelumnya.
Tindakan operasi ini sendiri, bila dilakukan pada saat
yang tepat (tidak terlambat) memberikan hasil yang memuaskan, dengan risiko
minimal (angka kematian operasi 0-1%, angka kesakitan rendah). Murphy JG, et.al
melaporkan survival (ketahanan hidup) paska operasi mencapai 98% dalam follow
up 27 tahun setelah tindakan bedah, pada penderita yang menjalani operasi di
usia kurang dari 11 tahun. Semakin tua usia saat dioperasi maka survival akan
semakin menurun, berkaitan dengan sudah terjadinya komplikasi seperti
peningkatan tekanan pada pembuluh darah paru
2
Terapi Intervensi Non Bedah
Alat payung ganda yang dimasukan dengan kateter
jantung sekarang digunakan untuk menutup banyak defek sekat atrium. Defek yang
lebih kecil dan terletak lebih sentral terutama cocok untuk pendekatan ini.
Kesukaran yang nyata yaitu dekatnya katup atrioventrikular dan bangunan lain,
seperti orifisium vena kava, adalah nyata dan hingga sekarang, sistem untuk memasukkan
alat cukup besar menutup defek yang besar tidak tersedia. Keinginan untuk
menghindari pemotongan intratorak dan membuka jantung jelas. Langkah yang
paling penting pada penutupan defek sekat atrium transkateter adalah penilaian
yang tepat mengenai jumlah, ukuran dan lokasi defek. Defek yang lebih besar
dari pada diameter 25 mm, defek multipel termasuk defek di luar fosa ovalis,
defek sinus venosus yang meluas ke dalam vena kava, dan defek dengan tepi
jaringan kurang dari 3-6 mm dari katup trikuspidal atau vena pulmonalis kanan
dihindari.
Untuk penderita dengan defek yang letaknya sesuai,
ukuran ditentukan dengan menggembungkan balon dan mengukur diameter yang
direntangkan. Payung dipilih yang 80% lebih besar daripada diameter terentang
dari defek. Lengan distal payung dibuka pada atrium kiri dan ditarik
perlahan-lahan tetapi dengan kuat melengkungkan sekat ke arah kanan. Kemudian,
lengan sisi kanan dibuka dan payung didorong ke posisi netral. Lokasi yang
tepat dikonfirmasikan dan payung dilepaskan. Penderita dimonitor semalam,
besoknya pulang dan dirumat dengan profilaksi antibiotik selama 6-9 bulan.
Seluruh penderita dengan ASD harus menjalani tindakan penutupan pada defek
tersebut, karena ASD tidak dapat menutup secara spontan, dan bila tidak ditutup
akan menimbulkan berbagai penyulit di masa dewasa. Namun kapan terapi dan
tindakan perlu dilakukan sangat tergantung pada besar kecilnya aliran darah
(pirau) dan ada tidaknya gagal jantung kongestif, peningkatan tekanan pembuluh
darah paru (hipertensi pulmonal) serta penyulit lain.
1
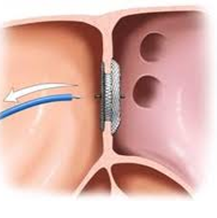
Pengertian ASO ( Amplatzer Septal
Ocluder)
adalah suatu tindakan intervensi non bedah yang dilakukan
pada kelainan ASD sekundum dengan
menggunakan amplatzer.
2
Tujuan ASO
Untuk mengobati / mengatasi penyakit jantung bawaan
baik pada anak-anak maupun dewasa pada kelainan jantung Atrial Septal Defek
khusus nya tipe 2 / sekundum.
3
Deskripsi Alat
Amplatzer Septal Ocluder pertama kali di temukan oleh
dr.KURT AMPLATZ (warga negara austria) pada tahun 1995. ASO (Amplatzer Septal
Ocluder) adalah alat khusus yang dibuat
untuk menutup ASD tipe sekundum secara non bedah yang dipasang melalui kateter
secara perkutaneus lewat pembuluh darah di lipat paha (vena femoralis). Alat
ini terdiri dari cakram ganda yang dapat mengembang sendiri yang teranyam kuat menjadi 2 cakram dengan
pinggang penghubung 3-4 mm dan terbuat dari anyaman kawat nitinol (diameter
0,004-0,0075 inci) yang dapat teregang menyesuaikan diri dengan ukuran ASD. Di
dalamnya ada patch yang terdiri dari lapisan dacron dan benang polyester yang
dapat merangsang trombosis sehingga lubang / komunikasi antara atrium kiri dan
kanan akan tertutup sempurna. Kedua cakram bersifat self centered, dan
cenderung berlawanan satu dengan yang lain untuk memastikan kontak yang kuat
dengan septum atrium. Cakram sisi kiri sedikit lebih besar dibandingkan sisi
kanan, karena adanya tekanan atrium yang lebih besar. Alat ASO tersedia dengan
berbagai ukuran, mulai dari 4 mm sampai dengan 40 mm. Ukuran alat tersebut
mencerminkan diameter pingggang alat. Ukuran diameter pinggang alat ditentukan
melalui diameter defek dalam keadaan teregang, yang didapatkan melalui suatu
metode ballon sizing yaitu dengan memasukkan cairan sehingga balon mengembang
sampai pirau kiri kekanan berhenti. Ukuran alat yang dipilih mempunyai ukuran
yang sama atau 2 - 4 mm lebih besar dibandingkan diameter defek dalm keadaan
teregang. Alat ini pertama kali di teliti dan di uji coba pada hewan pada tahun
1997, kemudian dilakukan pada manusia melalui berbagai studi multisenter sampai
di dapatkan kesimpulan bahwa tindakan ini sangat efektif, aman dan menunjukan
hasil yang sangat baik.
Penutupan ASD secara intervensi non bedah ini menunjukan
hasil yang baik, angkakesakitan peri rosedural yang minimal, dapat
mengurangi angka kejadian aritmia atrium dan dapat di gunakan pada ASD berdiameter sampai dengan 34
mm. Keuntungan lain adalah resiko infeksi pasca tindakan yang minimal dan masa
pemulihan & perawatan di rumah sakit yang singkat, trauma bedah yang minimal serta secara
subjektif dirasakan lebih nyaman bagi penderita dan keluarga karena tidak memerlukan bedah
jantung terbuka. Tindakan pemasangan ASO telah mendapat persetujuan
dari American food and Drug Administration (FDA) pada bulan desember 2001. Di Indonesia
tindakan ASO di lakukan
pada tahun 2002.Angka kematian dilaporkan nol persen.
Kriteria Pemasangan ASO:
1). ASD Sekundum
2). Diameter defek lebih dari 5 mm tapi kurang dari 34 mm
3). Flow ratio lebih dari atau sama dengan 1,5 atau
terdapat tanda- tanda beban
volume pada ventrikel kanan
4). Mempunyai rim minimal 5 mm dari jaringan sekitar
defek septum untuk menempatkan
alat
5). Defek tunggal dan tanpa kelainan jantung lainnya yang
memerlukan tindakan
Intervensi
bedah.
6). Muara vena pulmonalis normal ke atrium kiri
7). Hipertensi pulmonal dengan resistensi vaskular
paru (Pulmonary Artery Resistance Index
= PARI) kurang dari 7-8 U.m2
8). Bila ada gagal jantung, Fungsi ventrikel (EF)
harus lebih dari 30%. Kendala yang masih
muncul adalah besarnya biaya yang diperlukan
karena harga alat ASO yang relatif mahal,
biaya pemasangan ASO di negara berkembang
masih lebih tinggi dbandingkan dengan
biaya penutupan ASD dengan tindakan bedah
konvensional.
Kontraindikasi ASO
1) Memiliki kelainan jantung yang membutuhkan tindakan
pembedahan
2) Terdapat Infeksi berat yang tidak respon terhadap
pengobatan
3) Mempunyai kelainan faktor pembekuan darah serta
tidak dapat mengkonsumsi aspirin
4) Alergi terhadap nikel
5) Ibu hamil ( kontraindikasi relative)
6) Jantung tidak memilik cukup jaringan di sekitar
defek (rim) untuk mengapit alat ASO
Persiapan Tindakan ASO
2.9.2.6.1 Persiapan administrasi
1) Surat izin tindakan atau informed consent
2) Sistem pembiayaan
3) Mengirimkan formulir kepada tim anestesi untuk
penatalaksanaan TEE
4) Adanya hasil echo 3 bulan terakhir
5) Adanya hasil X Ray minimal 3 bulan terakhir
Persiapan pasien
1) Anamnesa kondisi pasien adakah tanda-tanda infeksi,
reaksi alegi penggunaan aspirin dan
memiliki
masalah dengan faktor koagulasi
2) Pemeriksaan laboratorium
3) Pemeriksaan rekam EKG sebagai data dasar irama
jantung sebelum tindakan ASO
dilakukan
4) Pasien dipuasakan 6 jam sebelum tindakan
5) Memasang acces intravena dan melakukan skintest
antibiotik profilaksis
6) Pada pasien dewasa dilakukan pencukuran daerah
inguinal dan pubis
7) Dilakukan pengecekan pulsasi arteri dorsalis pedis sebelum
tindakan ASO
2.9.2.6.2 Persiapan alat
1). Alat tenun steril
1.1). Jas 3
buah
1.2). Doek
besar 180 X 230 cm
1.3). Stik
laken 140 X 67 cm
1.4). Duk
bolong 70 X 70 cm
1.5). Perlak
/Plastik
2). Alat instrumen steril
2.1). Kom 3
(500ml, 250ml, 100ml)
2.2). Bengkok
1
2.3). Duk
Klem 2
2.4). Desinfectan
tool 1
2.5). Scaple
holder
2.6). Mesquito
1 / Klem Pembuluh Darah
2.7). Kom 1
2.8). Depper
6
3). Alat steril habis pakai
3.1). Spuit
20 cc 2 buah
3.2). Spuit
50 cc 1 buah
3.3). Spuit
10 cc 1 bh atau 5cc 2 buah, 5cc 1 buah dan 1cc 6 buah
3.4). Bisturi
no.11
3.5). Introducer
Sheath
3.6). Jarum
pungsi/abocath No.22
3.7). Wire
J.038/145 cm atau J035/180 cm
3.8). Sarung
tangan steril & MP 1 buah
3.9). Guide
Wire amplatz super stiff 0,35 260 cm 1 buah beserta set ASO
Yang terdiri
dari: Amplatzer Sizing ballon sesuai kebutuhan dan Amplatzer Delivery
sistem yang terdiri dari delivery sheath, dilator,
Device Cable dan plastik device, Loading
device (ASO)
Prosedur
Pemasangan ASO Dikutip Dari Standar Operasional Prosedur di RS.
Jantung dan Pembuluh Darah Harapan Kita (2011)
1). Pasien disiapkan,
dilakukan perekaman dan pemasangan monitor EKG dan NBP
2). Dokter anestesi
dan tim melakukan induksi dan intubasi
3). Dokter echo dan
tim melakukan pemasangan tranducer TEE (Trans Esofageal Echo)
4). Pasien
didesinfeksi dengan clorhexidin dan alkohol 70%, lalu tutup dengan alat tenun
steril
5). Dlakukan anestesi lokal di inguinal kanan
dengan lidokain 2% 10 ml
6). Dilakukan pungsi FVER (Femoral Vein Right)
7). Introducer sheath 6F dimasukkan, aspirasi
dan flush sheath
8). MP 6F dimasukkan ke dalam sheath 6F, selanjutnya
dilakuan pemeriksaan
hemodinamik
dengan kateterisasi jantung kanan.
9). Antibiotik di berikan untuk profilaksis
dengan dosis awal 50 mg/kgBB
10). MP kateter
dimasukkan ke PVS (Pulmonal Vein Sinistra) bagian atas
11). Exchange Wire
dimasukkan hingga PVS, dengan bantuan fluoroskopi, kateter
MP dikeluarkan, ujung exchange wire
diusahakan tetap di PVS.
12).
Masukkan sizing ballon melalui wire hingga ASD, balon di kembangkan ukur dengan
TEE dan lakukan film, ukur diameter ASD
pada film.Untuk ukuran ASO di anjurkan
hasil pengukuran ditambah 2 (contoh: hasil
pengukuran 18 maka ukuran ASO 20 mm)
13).
Balon dikeluarkan ganti dengan delivery sheath hingga PVS atas, guide wire dan
dilator dikeluarkan, sheath tetap berada
di dekat PVS.
14).
Cek flow dipasang
15).
Heparin diberikan 100 iu / kgBB
16).
Persiapkan ASO device sesuai ukuran dengan cara meregang & mengempiskan
ASO di dalam kom besar yang berisi
cairan. Bila
tidak ada udara yang keluar dari
ASO, pasang loading device ke dalam
device cable sambungkan ASO dengan
device cable, kunci dan pastikan
terkunci dengan baik
17).
Lakukan test bubling di dalam kom yang berisi air pastikan tidak ada udara saat
amplatzer dikembang kempiskan.
18).
ASO didorong hingga percabangan bronkus kiri atas, sheath ditarik hingga ASO
Lakukan TEE untuk memastikan posisi ASO
20).
Sheath ditarik sehingga ASO mengembang pada bagian atrium kanan, lakukan
test maju mundur, pastikan dengan TEE, hingga
tak ada shunt.
21).
Detach/melepas ASO dengan cara posisi zoom, putar plastik device counter
clockwise sejumlah putaran pemasangan.
22).
Tindakan selesai, pasien dan alat-alat dibereskan
23).
Monitor kesadaran dan tanda-tanda vital pasien sampai pasien sadar dan
dipindah ke ruang rawat.
24).
Sheath di aff lalu lakukan penekanan selama 15 menit
25).
Alat TEE di lepaskan dan dibereskan, pasien di extubasi
26).
Bila kesadaran compos mentis, hemodinamik stabil, pasien dipindahkan ke
ruang rawat atau intermediate
Komplikasi
Pemasangan ASO
Berdasarkan
penelitian yang di lakukan pada tahun 1996-2001 oleh Massimo Chessa menemukan
insiden komplikasi sebanyak 8,6% yaitu:
Komplikasi
Mayor:
1).
Kematian hal ini biasa nya di sebabkan karena perforasi ruang jantung
(dilaporkan sampai dengan saat ini angka
kematian 0% )
2).
Dekompensasi hemodinamik yang mengancam nyawa sehingga memerlukan
therapi segera
3).
Memerlukan intervensi bedah
4).
Menimbulkan lesi fungsional atau anatomik yang bersifat permanen dan
signifikan akibat tindakan kateterisasi.
Komplikasi
Minor:
1).
Embolisasi/alat device terlepas (komplikasi yang paling sering ditemukan yaitu sebesar 3,5%) tindakan penyelamatannya dengan
mengeluarkan device dengan kateter pengait jika tidak berhasil maka di ambil
tindakan dengan melakukan operasi segera penutupan ASD.
2).
Aritmia seperti atrial fibrilasi dan atrio ventrikular blok
3).
Pembentukan trombus di diskus atrium kiri yang terjadi segera setelah dilakukan prosedur yang beresiko trombus terlepas ke
otak yang dapat menyebabkan stroke untuk menghindari hal tersebut kebijakan
yang dilakukan adalah memberikan anti
agregasi trombosit atau anti koagulan oral yang diberikan 1 hari setelah tindakan
4).
Diseksi vena ilaka kanan, hematoma pada femoralis yang di pungsi, serta perdarahan.
Hal ini biasanya terjadi berkaitan dengan
kesalahan manajemen selama prosedur.
Penyuluhan Kesehatan Discharge Planing Pada
Pasien Yang Terpasang
Amplatzer Septal Ocluder (ASO)
1).
ASO ini di desain untuk tetap tinggal secara permanen di dalam tubuh pasien.
Biasanya dengan seiring berjalan nya waktu
(3-6 bulan) alat ini seutuhnya akan tertutup
oleh
lapisan pada jantung. Saat itu, alat ini akan menjadi satu bagian dengan
dinding
jantung. Sehingga pasien tidak akan merasakan apa-apa
pada alat tersebut.
2).
Semua aktivitas yang membutuhkan kerja berat serta mengangkat beban berat harus
dihindarkan selama 3 bulan setelah prosedur. Meskipun
pasien merasa siap untuk
melanjutkan kegiatan rutinitas, pasien harus
mengurangi hal tersebut minimal 3 bulan.
Pada anak-anak atau remaja hindari aktivitas
seperti berlari, berloncat dan olahraga berat
minimal 3 bulan.Setelah 3-6 bulan, pasien
bebas beraktivitas kembali seperti sediakala.
3).
Selama 6 bulan pasien akan diberi therapy antikoagulan/anti agregasi platelet.
4).
Pasien mungkin akan mengalami rasa tidak nyaman disekitar area dimana kateter
sebelumnya dimasukkan.Sesampai nya di rumah,
sementara hindari menekuk
area
/ bagian tubuh yang terkena puncture/tusukan dalam waktu berjam-jam kurang
lebih
selama 2 minggu. Hal ini berguna untuk
menghindari terjadi pembengkakkan pada area
bekas puncture / tusukan.
5).
Pasien mungkin juga akan mengalami sakit tenggorokan karena selama prosedur
pemasangan ASO digunakan alat TEE (Trans
Esofageal Echo) imaging probe.
Gejala ini akan menghilang dalam waktu
beberapa hari hingga seminggu.
6).
Alat ASO aman untuk MRI (Magnetic Resonance Imaging), jika membutuhkan
MRI petugas MRI harus diberitahukan
mengenai adanya implan ini
7).
Alat ASO seharusnya tidak mengaktifkan sistem alarm detektor metal karena tidak
bersifat magnetis2.9.2.8 Komplikasi
Pemasangan ASO
Berdasarkan
penelitian yang di lakukan pada tahun 1996-2001 oleh Massimo Chessa menemukan
insiden komplikasi sebanyak 8,6% yaitu:
Komplikasi
Mayor:
1).
Kematian hal ini biasa nya di sebabkan karena perforasi ruang jantung
(dilaporkan sampai dengan saat ini angka
kematian 0% )
2).
Dekompensasi hemodinamik yang mengancam nyawa sehingga memerlukan
therapi segera
3).
Memerlukan intervensi bedah
4).
Menimbulkan lesi fungsional atau anatomik yang bersifat permanen dan
signifikan akibat tindakan kateterisasi.
Komplikasi
Minor:
1).
Embolisasi/alat device terlepas (komplikasi yang paling sering ditemukan yaitu
sebesar 3,5%) tindakan penyelamatannya dengan
mengeluarkan device dengan
kateter pengait jika tidak berhasil maka di ambil
tindakan dengan melakukan
operasi segera penutupan ASD.
2).
Aritmia seperti atrial fibrilasi dan atrio ventrikular blok
3).
Pembentukan trombus di diskus atrium kiri yang terjadi segera setelah dilakukan
prosedur yang beresiko trombus terlepas ke
otak yang dapat menyebabkan stroke
untuk menghindari hal tersebut kebijakan
yang dilakukan adalah memberikan
anti
agregasi trombosit atau anti koagulan oral yang diberikan 1 hari setelah
tindakan
4).
Diseksi vena ilaka kanan, hematoma pada femoralis yang di pungsi, serta perdarahan.
Hal ini biasanya terjadi berkaitan dengan
kesalahan manajemen selama prosedur.
Penyuluhan Kesehatan Discharge Planing Pada
Pasien Yang Terpasang
Amplatzer Septal Ocluder (ASO)
1).
ASO ini di desain untuk tetap tinggal secara permanen di dalam tubuh pasien.
Biasanya dengan seiring berjalan nya waktu
(3-6 bulan) alat ini seutuhnya akan tertutup
oleh
lapisan pada jantung. Saat itu, alat ini akan menjadi satu bagian dengan
dinding
jantung. Sehingga pasien tidak akan merasakan apa-apa
pada alat tersebut.
2).
Semua aktivitas yang membutuhkan kerja berat serta mengangkat beban berat harus
dihindarkan selama 3 bulan setelah prosedur. Meskipun
pasien merasa siap untuk
melanjutkan kegiatan rutinitas, pasien harus
mengurangi hal tersebut minimal 3 bulan.
Pada anak-anak atau remaja hindari aktivitas
seperti berlari, berloncat dan olahraga berat
minimal 3 bulan.Setelah 3-6 bulan, pasien
bebas beraktivitas kembali seperti sediakala.
3).
Selama 6 bulan pasien akan diberi therapy antikoagulan/anti agregasi platelet.
4).
Pasien mungkin akan mengalami rasa tidak nyaman disekitar area dimana kateter
sebelumnya dimasukkan.Sesampai nya di rumah,
sementara hindari menekuk
area
/ bagian tubuh yang terkena puncture/tusukan dalam waktu berjam-jam kurang
lebih
selama 2 minggu. Hal ini berguna untuk
menghindari terjadi pembengkakkan pada area
bekas puncture / tusukan.
5).
Pasien mungkin juga akan mengalami sakit tenggorokan karena selama prosedur
pemasangan ASO digunakan alat TEE (Trans
Esofageal Echo) imaging probe.
Gejala ini akan menghilang dalam waktu
beberapa hari hingga seminggu.
6).
Alat ASO aman untuk MRI (Magnetic Resonance Imaging), jika membutuhkan
MRI petugas MRI harus diberitahukan
mengenai adanya implan ini
7).
Alat ASO seharusnya tidak mengaktifkan sistem alarm detektor metal karena tidak
bersifat magnetis
Konsep Asuhan Keperawatan
Pengkajian
1) Keluhan Utama
Keluhan orang tua saat membawa anaknya ke dokter biasa nya tergantung
dari besar atau
kecil nya defek yang terjadi
sehingga mempengaruhi gejala klinis yang terjadi seperti sesak
nafas, gelisah, pembengkakan pada
tungkai, berkeringat banyak, pada anak atau bayi tidak
mau menyusu, sulit tidur, pasien
cepat merasa letih dan tumbuh kembang lambat.
2) Riwayat Kesehatan
2.1) Riwayat Kesehatan Sekarang
Anak akan mengalami sesak nafas, infeksi saluran nafas berulang, berkeringat
banyak,
pasien merasa cepat letih
2.2) Riwayat Kesehatan Lalu
~ Prenatal History
Diperkirakan adanya keabnormalan pada kehamilan ibu (infeksi virus
rubela), mungkin
ada riwayat penggunaan alkohol
dan obat-obatan serta adanya riwayat penyakit Diabetes
Melitus pada ibu pasien.
~ Intra Natal
Riwayat persalinan apakah persalinan berlangsung spontan, atau di
lakukan induksi atau
persalinan dengan sectio
caesaria.
~ Riwayat Neonatus
Gangguan respirasi seperti sesak,
tachipnoe, anak rewel, tumbuh kembang anak
terhambat, terdapat edema pada tungkai serta
hepatomegali, status sosial ekonomi yang
rendah.
~ Riwayat Kesehatan Keluarga
Adanya keluarga apakah itu satu
atau dua orang yang mengalami kelainan
defek jantung. Adanya penyakit
keturunan yang diwariskan, penyakit
kongenital
atau bawaan
3) Sistem Yang
Dikaji
3.1) Pola
Aktivitas dan Latihan
~ Keletihan / kelelahan
~ Dispnoe
~ Perubahan tanda vital
~ Perubahan status mental
~ Tachipnoe
~ Kehilangan tonus otot
3.2) Pola
Pemeriksaan Kesehatan
~ Riwayat hipertensi
~ Endokarditis
~ Penyakit katup jantung
3.3) Pola
Mekanisme Koping dan Toleransi Terhadap Stress
~ Ansietas, khawatir, takut.
~ Stress yang berhubungan dengan penyakit
3.4) Pola Nutrisi
dan Metabolik
~ Anoreksia
~ Pembengkakan
extremitas bawah / edema
3.5) Pola
Persepsi dan Konsep diri
~ Kelemahan
~ Minder dan merasa harga diri rendah karena
terkena penyakit jantung
3.6) Pola Peran
dan Hubungan Sosial Di Masyarakat
~ Terjadi
penurunan peran dalam aktivitas sosial dalam keluarga dan masyarakat
Pemeriksaan Fisik
1) Pada
pemeriksaan biasanya didapatkan impuls prominent ventrikel kanan dan pulsasi
arteri pulmonal yang terpalpasi. Bunyi jantung
normal / split dengan aksentuasi
penutupan katup trikuspid. Bertambahnya
aliran ke katup pulmonal dapat menyebabkan
terdengarnya bunyi jantung murmur mid
sistolik. Splitting bunyi jantung 2 melebar dan
tidak
menghilang saat ekspirasi. Murmur mid diastolik rumbling, terdengar paling
keras
di
intercosta IV dan sepanjang linea sternalis kiri, menunjukkan peningkatan
aliran yang
melewati katup trikuspid. Pada pasien dengan
kelainan ostium primum, Thrill pada apex
dan murmur holosistolik menunjukkan reurgitasi
mitral/trikuspid atau terdapat VSD.
2) Hasil
pemeriksaan fisik dapat berubah saat resistensi vaskular meningkat menghasilkan
berkurangnya pirau kiri ke kanan.Baik itu
aliran balik pulmonal dan murmur trikuspid
intensitas nya akan berkurang, komponen
buyi jantung ke 2 dan ejeksi sistolik akan
meningkat, murmur diastolik akibat regurgitasi
pulmonal dapat muncul. Sianosis dan
clubing finger berhubungan dengan berbalik nya pirau dari yang sebelumnya pirau
kiri
ke
kanan menjadi aliran pirau dari kanan ke kiri (bila sudah terjadi sindrom eisen
menger).
3) Pada orang
dewasa dengan ASD dan atrial fibrilasi, hasil pemeriksaan dapat dipusingkan
dengan mitral stenosis dengan hipertensi
pulmonal karena murmur diastolik trikuspid dan
bunyi
jantung 2 yang melebar
Diagnosa Keperawatan.
1) Diagnosa
keperawatan sebelum dilakukan tindakan
intervensi penutupan defek
ASD.
1.1)
Penurunan curah jantung berhubungan dengan defek struktur
1.2)
Intoleransi aktifitas berhubungan dengan gangguan sistem transportasi oksigen.
1.3)
Gangguan pertumbuhan dan perkembangan berhubungan dengan tidak adekuatnya
suplai oksigen dan zat nutrisi ke
jaringan
1.4)
Gangguan pertukaran gas berhubungan dengan oedema paru
1.5)
Resiko tinggi infeksi saluran pernafasan berulang berhubungan dengan
peningkatan
aliran darah ke pulmonal
2) Diagnosa keperawatan
setelah dilakukan tindakan intervensi penutupan defek ASD dengan menggunakan
ASO.
2.1)
Resiko tinggi penurunan curah jantung berhubungan dengan penurunan
kontraktilitas
jantung, perubahan irama jantung
2.2)
Resiko tinggi perubahan perfusi jaringan perifer berhubungan dengan gangguan
sirkulasi akibat emboli, thrombus, dan hematom
2.3)
Keterbatasan aktifitas berhubungan dengan luka daerah tusukan
2.4)
Cemas, takut berhubungan dengan ketidaktahuan tindakan intervensi ASO.
3.0.4 Perencanaan & Implementasi Keperawatan Pre
dan post ASO
3.0.4.1 Perencanaan
& Implementasi Keperawatan Pre ASO
1)
Diagnosa 1 : Penurunan curah jantung berhubungan dengan defek struktur
Tujuan : Klien akan menunjukan perbaikan
curah jantung
Kriteria Hasil:
~ Frekuensi jantung, tekanan darah, dan
perfusi perifer berada pada batas normal sesuai
usia.
~
Keluaran urine adekuat antara 0,5 – 2cc/kgbb tergantung usia
Intervensi:
~ Observasi tanda-tanda vital secara berkala
~ Kaji
adanya penurunan curah jantung
~ Kaji adanya perubahan sensorik seperti
letargi, cemas, depresi.
~ Batasi aktivitas, hindari aktivitas yang
dapat mencetuskan valsava manuver.
2)
Diagnosa 2 : Intoleransi aktifitas berhubungan dengan gangguan sistem transportasi
oksigen.
Tujuan : Klien mempertahankan tingkat energi
yang adekuat tanpa stress tambahan.
Kriteria Hasil :
~ Anak dapat menentukan dan melakukan
aktivitas yang sesuai dengan kemampuan.
~ Anak mendapatkan waktu istirahat/tidur yang
tepat
Intervensi:
~ Berikan periode istirahat yang sering dan
periode tidur tanpa gangguan.
~
Anjurkan permainan yang menyenangkan dan aktivitas yang ringan.
~ Bantu anak memilih aktivitas yang sesuai
dengan usia, kondisi, kemampuan.
~ Hindari suhu lingkungan yang ekstrem karena
hipertermi / hipotermi karena akan
meningkatkan kebutuhan oksigen.
~ Implementasikan tindakan untuk menurunkan
ansietas.
~ Berespons dengan segera terhadap tangisan
atau expresi lain dari distress
3) Diagnosa 3 : Gangguan pertumbuhan dan
perkembangan berhubungan dengan
tidak adekuatnya suplai
oksigen dan zat nutrisi ke jaringan.
Tujuan : Pasien mengikuti kurva pertumbuhan
berat badan dan tinggi badan
Kriteria Hasil :
~ Anak mencapai pertumbuhan yang adekuat
~ Anak dapat melakukan aktivitas sesuai usia
sehingga tidak mengalami isolasi
Sosial.
Intervensi:
~ Beri diet tinggi nutrisi yang seimbang
untuk mencapai pertumbuhan yang
Adekuat.
~
Pantau tinggi dan berat badan, gambarkan pada grafik pertumbuhan untuk
menentukan
kecenderungan pertumbuhan.
~ Dorong pemberian vitamin dan suplemen
penambah nafsu makan bila dianjurkan
~ Tekankan bahwa anak mempunyai kebutuhan
yang sama terhadap sosialisasi
seperti anak yang lain.
4).
Diagnosa 4 : Gangguan pertukaran gas berhubungan dengan oedema paru
Tujuan : Pasien memperlihatkan peningkatan
fungsi pernafasan.
Kriteria Hasil :
~ Pernafasan dalam batas normal 16-24
x/menit, warna kulit baik tidak cyanosis
serta pasien terlihat tenang, tidak
gelisah.
Intervensi :
~ Kaji frekuensi pernafasan, warna kulit,
serta saturasi oksigen.
~ Berikan posisi semi fowler 30-45ºC
~ Berikan oksigen (kolaborasi).
5). Diagnosa 5 : Resiko tinggi infeksi saluran
pernafasan berulang berhubungan
dengan peningkatan
aliran darah ke pulmonal
Tujuan: Pasien tidak menunjukkan tanda-tanda
infeksi pernafasan
Kriteria hasil:
~ Pasien tidak menunjukkan batuk dan pilek
yang terjadi berulang
Intervensi:
~ Hindari pasien kontak dengan individu
yang terinfeksi
~ Beri istirahat yang adekuat
~ Beri nutrisi optimal untuk mendukung
pertahanan tubuh
~ Hindari pasien dari benda-benda yang
dapat memicu reaksi alergi
3.0.4.2 Perencanaan & Implementasi Keperawatan
Post ASO
1)
Diagnosa 1 : Resiko tinggi penurunan curah jantung berhubungan dengan penurunan
kontraktilitas
jantung, perubahan irama jantung
Tujuan : Klien akan menunjukan perbaikan curah
jantung
Kriteria Hasil:
~ Frekuensi jantung, tekanan darah, dan
perfusi perifer berada pada batas normal sesuai
usia.
~ Keluaran urine adekuat antara 0,5 –
2cc/kgbb tergantung usia
Intervensi:
~ Observasi tanda-tanda vital dan irama
jantung secara berkala
~ Kaji adanya penurunan curah jantung
~ Kaji adanya perubahan sensorik seperti
letargi, cemas, depresi.
~ Batasi aktivitas, hindari aktivitas yang
dapat mencetuskan valsava manuver.
2)
Diagnosa 2: Resiko tinggi perubahan perfusi jaringan perifer berhubungan dengan
gangguan sirkulasi
akibat emboli, thrombus, dan hematom
Tujuan
: Reperfusi jaringan ke perifer adekuat
Kriteria
Hasil :
~
Akral teraba hangat di kedua extremitas
~
Pulsasi perifer teraba sama kuat di kedua extremitas
~
Pucat (-)
Intervensi
:
~
Kaji nadi bagian distal, palpasi pulsasi perifer, observasi pengisian kapiler, suhu
dan
warna
kulit
~
Pertahankan suhu lingkungan dan tubuh
hangat sesuai indikasi
~
Pertahankan extremitas yang sakit tetap lurus, hindarkan hiperflexi lutut
~
Beritahu pasien atau orang tua pasien perlunya tirah baring
3)
Diagnosa 3 : Keterbatasan aktifitas berhubungan dengan luka daerah tusukan
Tujuan
: Pasien bedrest selama 6 jam paska tindakan
Kriteria
hasil : Pasien kooperatif untuk meluruskan extremitas yang terkena luka tusukan
Intervensi
:
~
Jelaskan tujuan dari pembatasan aktivitas dari kaki yang terdapat luka tusukan
post ASO
tidak
boleh ditekuk sedangkan pada kaki yang tidak terdapat luka tusuk boleh di
gerakkan
~
Kaji tingkat kemampuan aktivitas pasien
4)
Diagnosa 4: Cemas, takut berhubungan dengan ketidaktahuan tindakan intervensi
ASO.
Tujuan
: Cemas berkurang atau teratasi
Kriteria
hasil : Pasien dan keluarga kooperatif dengan tindakan yang akan dilakukan
Intervensi
:
~
Kaji rasa cemas serta tingkat pengetahuan pasien maupun keluarga terhadap
tindakan
yang akan dilakukan
~
Berikan waktu terhadap pasien dan keluarga untuk mengungkapkan perasaannya
~
Kolaborasi dengan dokter untuk memberikan penjelasan tentang indikasi,
komplikasi serta
prognosis terhadap tindakan yang akan
dilakukan
3.0.5 Evaluasi
3.0.5.1 Evaluasi pre
tindakan ASO
1)
Curah jantung adekuat dan mengalami perbaikan.
2)
Terjadi peningkatan toleransi aktivitas.
3)
Tumbuh kembang anak optimal.
4)
Pernafasan adekuat dan dalam batas normal 16-24x/menit
5)
Tidak terjadi infeksi pernafasan
3.0.5.2
Evaluasi post tindakan ASO
1)
Tidak terjadi penurunan curah jantung serta tidak terjadi aritmia
3.0.1
Pengkajian
1) Keluhan Utama
Keluhan orang tua saat membawa anaknya ke dokter biasa nya tergantung
dari besar atau
kecil nya defek yang terjadi
sehingga mempengaruhi gejala klinis yang terjadi seperti sesak
nafas, gelisah, pembengkakan pada
tungkai, berkeringat banyak, pada anak atau bayi tidak
mau menyusu, sulit tidur, pasien
cepat merasa letih dan tumbuh kembang lambat.
2) Riwayat Kesehatan
2.1) Riwayat Kesehatan Sekarang
Anak akan mengalami sesak nafas, infeksi saluran nafas berulang, berkeringat
banyak,
pasien merasa cepat letih
2.2) Riwayat Kesehatan Lalu
~ Prenatal History
Diperkirakan adanya keabnormalan pada kehamilan ibu (infeksi virus
rubela), mungkin
ada riwayat penggunaan alkohol
dan obat-obatan serta adanya riwayat penyakit Diabetes
Melitus pada ibu pasien.
~ Intra Natal
Riwayat persalinan apakah persalinan berlangsung spontan, atau di
lakukan induksi atau
persalinan dengan sectio
caesaria.
~ Riwayat Neonatus
Gangguan respirasi seperti sesak,
tachipnoe, anak rewel, tumbuh kembang anak
terhambat, terdapat edema pada tungkai serta
hepatomegali, status sosial ekonomi yang
rendah.
~ Riwayat Kesehatan Keluarga
Adanya keluarga apakah itu satu
atau dua orang yang mengalami kelainan
defek jantung. Adanya penyakit
keturunan yang diwariskan, penyakit
kongenital
atau bawaan
3) Sistem Yang
Dikaji
3.1) Pola
Aktivitas dan Latihan
~ Keletihan / kelelahan
~ Dispnoe
~ Perubahan tanda vital
~ Perubahan status mental
~ Tachipnoe
~ Kehilangan tonus otot
3.2) Pola
Pemeriksaan Kesehatan
~ Riwayat hipertensi
~ Endokarditis
~ Penyakit katup jantung
3.3) Pola
Mekanisme Koping dan Toleransi Terhadap Stress
~ Ansietas, khawatir, takut.
~ Stress yang berhubungan dengan penyakit
3.4) Pola Nutrisi
dan Metabolik
~ Anoreksia
~ Pembengkakan
extremitas bawah / edema
3.5) Pola
Persepsi dan Konsep diri
~ Kelemahan
~ Minder dan merasa harga diri rendah karena
terkena penyakit jantung
3.6) Pola Peran
dan Hubungan Sosial Di Masyarakat
~ Terjadi
penurunan peran dalam aktivitas sosial dalam keluarga dan masyarakat
3.0.2
Pemeriksaan Fisik
1) Pada
pemeriksaan biasanya didapatkan impuls prominent ventrikel kanan dan pulsasi
arteri pulmonal yang terpalpasi. Bunyi jantung
normal / split dengan aksentuasi
penutupan katup trikuspid. Bertambahnya
aliran ke katup pulmonal dapat menyebabkan
terdengarnya bunyi jantung murmur mid
sistolik. Splitting bunyi jantung 2 melebar dan
tidak
menghilang saat ekspirasi. Murmur mid diastolik rumbling, terdengar paling
keras
di
intercosta IV dan sepanjang linea sternalis kiri, menunjukkan peningkatan
aliran yang
melewati katup trikuspid. Pada pasien dengan
kelainan ostium primum, Thrill pada apex
dan murmur holosistolik menunjukkan reurgitasi
mitral/trikuspid atau terdapat VSD.
2) Hasil
pemeriksaan fisik dapat berubah saat resistensi vaskular meningkat menghasilkan
berkurangnya pirau kiri ke kanan.Baik itu
aliran balik pulmonal dan murmur trikuspid
intensitas nya akan berkurang, komponen
buyi jantung ke 2 dan ejeksi sistolik akan
meningkat, murmur diastolik akibat regurgitasi
pulmonal dapat muncul. Sianosis dan
clubing finger berhubungan dengan berbalik nya pirau dari yang sebelumnya pirau
kiri
ke
kanan menjadi aliran pirau dari kanan ke kiri (bila sudah terjadi sindrom eisen
menger).
3) Pada orang
dewasa dengan ASD dan atrial fibrilasi, hasil pemeriksaan dapat dipusingkan
dengan mitral stenosis dengan hipertensi
pulmonal karena murmur diastolik trikuspid dan
bunyi
jantung 2 yang melebar
3.0.3
Diagnosa Keperawatan.
1) Diagnosa
keperawatan sebelum dilakukan tindakan
intervensi penutupan defek
ASD.
1.1)
Penurunan curah jantung berhubungan dengan defek struktur
1.2)
Intoleransi aktifitas berhubungan dengan gangguan sistem transportasi oksigen.
1.3)
Gangguan pertumbuhan dan perkembangan berhubungan dengan tidak adekuatnya
suplai oksigen dan zat nutrisi ke
jaringan
1.4)
Gangguan pertukaran gas berhubungan dengan oedema paru
1.5)
Resiko tinggi infeksi saluran pernafasan berulang berhubungan dengan
peningkatan
aliran darah ke pulmonal
2) Diagnosa keperawatan
setelah dilakukan tindakan intervensi penutupan defek ASD dengan menggunakan
ASO.
2.1)
Resiko tinggi penurunan curah jantung berhubungan dengan penurunan
kontraktilitas
jantung, perubahan irama jantung
2.2)
Resiko tinggi perubahan perfusi jaringan perifer berhubungan dengan gangguan
sirkulasi akibat emboli, thrombus, dan hematom
2.3)
Keterbatasan aktifitas berhubungan dengan luka daerah tusukan
2.4)
Cemas, takut berhubungan dengan ketidaktahuan tindakan intervensi ASO.
Perencanaan & Implementasi Keperawatan Pre
dan post ASO
Perencanaan
& Implementasi Keperawatan Pre ASO
1)
Diagnosa 1 : Penurunan curah jantung berhubungan dengan defek struktur
Tujuan : Klien akan menunjukan perbaikan
curah jantung
Kriteria Hasil:
~ Frekuensi jantung, tekanan darah, dan
perfusi perifer berada pada batas normal sesuai
usia.
~
Keluaran urine adekuat antara 0,5 – 2cc/kgbb tergantung usia
Intervensi:
~ Observasi tanda-tanda vital secara berkala
~ Kaji
adanya penurunan curah jantung
~ Kaji adanya perubahan sensorik seperti
letargi, cemas, depresi.
~ Batasi aktivitas, hindari aktivitas yang
dapat mencetuskan valsava manuver.
2)
Diagnosa 2 : Intoleransi aktifitas berhubungan dengan gangguan sistem transportasi
oksigen.
Tujuan : Klien mempertahankan tingkat energi
yang adekuat tanpa stress tambahan.
Kriteria Hasil :
~ Anak dapat menentukan dan melakukan
aktivitas yang sesuai dengan kemampuan.
~ Anak mendapatkan waktu istirahat/tidur yang
tepat
Intervensi:
~ Berikan periode istirahat yang sering dan
periode tidur tanpa gangguan.
~
Anjurkan permainan yang menyenangkan dan aktivitas yang ringan.
~ Bantu anak memilih aktivitas yang sesuai
dengan usia, kondisi, kemampuan.
~ Hindari suhu lingkungan yang ekstrem karena
hipertermi / hipotermi karena akan
meningkatkan kebutuhan oksigen.
~ Implementasikan tindakan untuk menurunkan
ansietas.
~ Berespons dengan segera terhadap tangisan
atau expresi lain dari distress
3) Diagnosa 3 : Gangguan pertumbuhan dan
perkembangan berhubungan dengan
tidak adekuatnya suplai
oksigen dan zat nutrisi ke jaringan.
Tujuan : Pasien mengikuti kurva pertumbuhan
berat badan dan tinggi badan
Kriteria Hasil :
~ Anak mencapai pertumbuhan yang adekuat
~ Anak dapat melakukan aktivitas sesuai usia
sehingga tidak mengalami isolasi
Sosial.
Intervensi:
~ Beri diet tinggi nutrisi yang seimbang
untuk mencapai pertumbuhan yang
Adekuat.
~
Pantau tinggi dan berat badan, gambarkan pada grafik pertumbuhan untuk
menentukan
kecenderungan pertumbuhan.
~ Dorong pemberian vitamin dan suplemen
penambah nafsu makan bila dianjurkan
~ Tekankan bahwa anak mempunyai kebutuhan
yang sama terhadap sosialisasi
seperti anak yang lain.
4).
Diagnosa 4 : Gangguan pertukaran gas berhubungan dengan oedema paru
Tujuan : Pasien memperlihatkan peningkatan
fungsi pernafasan.
Kriteria Hasil :
~ Pernafasan dalam batas normal 16-24
x/menit, warna kulit baik tidak cyanosis
serta pasien terlihat tenang, tidak
gelisah.
Intervensi :
~ Kaji frekuensi pernafasan, warna kulit,
serta saturasi oksigen.
~ Berikan posisi semi fowler 30-45ºC
~ Berikan oksigen (kolaborasi).
5). Diagnosa 5 : Resiko tinggi infeksi saluran
pernafasan berulang berhubungan
dengan peningkatan
aliran darah ke pulmonal
Tujuan: Pasien tidak menunjukkan tanda-tanda
infeksi pernafasan
Kriteria hasil:
~ Pasien tidak menunjukkan batuk dan pilek
yang terjadi berulang
Intervensi:
~ Hindari pasien kontak dengan individu
yang terinfeksi
~ Beri istirahat yang adekuat
~ Beri nutrisi optimal untuk mendukung
pertahanan tubuh
~ Hindari pasien dari benda-benda yang
dapat memicu reaksi alergi
Perencanaan & Implementasi Keperawatan
Post ASO
1)
Diagnosa 1 : Resiko tinggi penurunan curah jantung berhubungan dengan penurunan
kontraktilitas
jantung, perubahan irama jantung
Tujuan : Klien akan menunjukan perbaikan curah
jantung
Kriteria Hasil:
~ Frekuensi jantung, tekanan darah, dan
perfusi perifer berada pada batas normal sesuai
usia.
~ Keluaran urine adekuat antara 0,5 –
2cc/kgbb tergantung usia
Intervensi:
~ Observasi tanda-tanda vital dan irama
jantung secara berkala
~ Kaji adanya penurunan curah jantung
~ Kaji adanya perubahan sensorik seperti
letargi, cemas, depresi.
~ Batasi aktivitas, hindari aktivitas yang
dapat mencetuskan valsava manuver.
2)
Diagnosa 2: Resiko tinggi perubahan perfusi jaringan perifer berhubungan dengan
gangguan sirkulasi
akibat emboli, thrombus, dan hematom
Tujuan
: Reperfusi jaringan ke perifer adekuat
Kriteria
Hasil :
~
Akral teraba hangat di kedua extremitas
~
Pulsasi perifer teraba sama kuat di kedua extremitas
~
Pucat (-)
Intervensi
:
~
Kaji nadi bagian distal, palpasi pulsasi perifer, observasi pengisian kapiler, suhu
dan
warna
kulit
~
Pertahankan suhu lingkungan dan tubuh
hangat sesuai indikasi
~
Pertahankan extremitas yang sakit tetap lurus, hindarkan hiperflexi lutut
~
Beritahu pasien atau orang tua pasien perlunya tirah baring
3)
Diagnosa 3 : Keterbatasan aktifitas berhubungan dengan luka daerah tusukan
Tujuan
: Pasien bedrest selama 6 jam paska tindakan
Kriteria
hasil : Pasien kooperatif untuk meluruskan extremitas yang terkena luka tusukan
Intervensi
:
~
Jelaskan tujuan dari pembatasan aktivitas dari kaki yang terdapat luka tusukan
post ASO
tidak
boleh ditekuk sedangkan pada kaki yang tidak terdapat luka tusuk boleh di
gerakkan
~
Kaji tingkat kemampuan aktivitas pasien
4)
Diagnosa 4: Cemas, takut berhubungan dengan ketidaktahuan tindakan intervensi
ASO.
Tujuan
: Cemas berkurang atau teratasi
Kriteria
hasil : Pasien dan keluarga kooperatif dengan tindakan yang akan dilakukan
Intervensi
:
~
Kaji rasa cemas serta tingkat pengetahuan pasien maupun keluarga terhadap
tindakan
yang akan dilakukan
~
Berikan waktu terhadap pasien dan keluarga untuk mengungkapkan perasaannya
~
Kolaborasi dengan dokter untuk memberikan penjelasan tentang indikasi,
komplikasi serta
prognosis terhadap tindakan yang akan
dilakukan
Evalua
Evaluasi pre
tindakan ASO
1)
Curah jantung adekuat dan mengalami perbaikan.
2)
Terjadi peningkatan toleransi aktivitas.
3)
Tumbuh kembang anak optimal.
4)
Peafasan adekuat dan dalam batas normal 16-24x/menit
5)
Tidak terjadi infeksi pernafasan
3.0.5.2
Evaluasi post tindakan ASO
1)
Tidak terjadi penurunan curah jantung serta tidak terjadi aritmia
2)
Reperfusi jaringan ke perifer adekuat
3)
Pasien dapat bedrest selama 6 jam paska tindakan kemudian dilakukan mobilisasi
bertahap
4)
Pasien tidak cemas sehingga pasien kooperatif saat dilakukan tindakan
2)
Reperfusi jaringan ke perifer adekuat
3)
Pasien dapat bedrest selama 6 jam paska tindakan kemudian dilakukan mobilisasi
bertahap
4)
Pasien tidak cemas sehingga pasien kooperatif saat dilakukan tindakan











Tidak ada komentar:
Posting Komentar